Tìm bài viết trong Giảng Đường Y Khoa
VIÊM TAI GIỮA MẠN TÍNH
VIÊM TAI GIỮA MẠN TÍNH
Thông thường người ta nói viêm tai giữa trở thành mạn tính khi thời gian chảy tai kéo dài trên ba tháng. Tuy vậy khoảng thời gian này không có tính chất cố định : chúng ta có thể gặp những viêm tai giữa mạn tính ngay từ tháng thứ hai.
 Có ba loại viêm tai giữa mạn tính chính : viêm tai giữa mạn tính xuất tiết, viêm tai giữa mạn tính tiết nhầy mủ và viêm tai giữa mạn tính mủ.
Có ba loại viêm tai giữa mạn tính chính : viêm tai giữa mạn tính xuất tiết, viêm tai giữa mạn tính tiết nhầy mủ và viêm tai giữa mạn tính mủ.
Trong viêm tai giữa tiết nhầy mủ, bệnh tích khu trú ở niêm mạc, còn trong viêm tai giữa ra mủ bệnh tích vượt khỏi niêm mạc, và làm thương tổn đến xương.
Loại sau nặng hơn loại trước.
VIÊM TAI GIỮA MẠN TÍNH XUẤT TIẾT XƠ NHĨ
(Otite catarrhale chronique Tympanosclérose)
Tuy được gọi là viêm tai xuất tiết nhưng bệnh này chỉ là viêm tai xơ ít khi thủng màng nhĩ, không chảy nước ra ngoài tai. Bệnh tích chính biến diễn trong lĩnh vực mũi và vòi nhĩ, còn hậu quả thì ở tai. Người ta còn gọi bệnh này là xơ nhĩ. Viêm tai giữa xuất tiết mạn tính là hậu quả của viêm tai giữa xuất tiết cấp tính tái diễn nhiều lần. Loa vòi và phần sụn của vòi ơxtasi bị hẹp, bị tắc do sẹo dính niêm mạc gây ra bởi những đợt viêm kéo dài từ lâu.
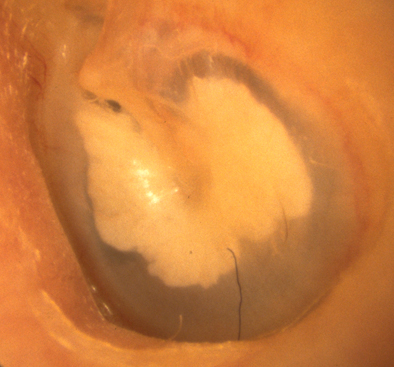
Nguyên nhân của xuất tiết vòi kéo dài là sùi vòm, vẹo vách ngăn, quá phát đuôi cuốn mũi, u lành tính vòm mũi họng... Ngoài ra thể địa của bệnh nhân cũng có ảnh hưởng đối với xuất tiết kéo dài ở vòi. Những người bị suy gan, dị ứng, thấp khớp, rối loạn nội tiết, tạng bạch huyết dễ bị viêm tai xơ hơn những người bình thường. Khí hậu ẩm ướt có ảnh hưởng xấu đối với bệnh này.
Khi vòi ơxtasi bị tắt, không khí không vào hòm nhĩ, áp lực bên ngoài làm màng nhĩ lõm vào trong. Niêm mạc và các mạc treo bị xơ hóa. Các tiểu cốt bị cố định vì xơ khớp. Các cửa sổ tròn và bầu dục bị lớp xơ bịt kín.
Người ta còn dùng từ xơ nhĩ để chỉ những thương tổn ở tai giữa do viêm tai mủ hoặc mủ nhầy để lại. Niêm mạc hòm nhĩ bị thoái hóa trong (degénéresecnce hyaline) và thầm nhiễm vôi dần đến sự cứng khớp của chuỗi xương con và xơ dây màng nhĩ.
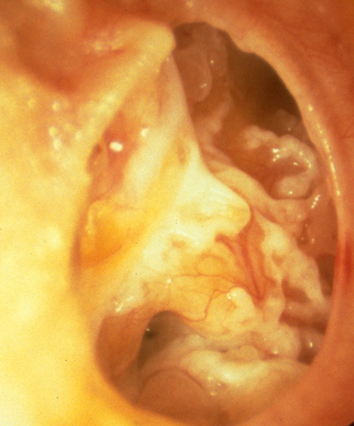
TRIỆU CHỨNG
Triệu chứng chính là điếc. Bệnh nhân bị điếc một cách từ từ, lúc đầu điếc không thường xuyên, thỉnh thoảng có những lúc nghe rõ trở lại. Nhưng sau mỗi đợt xổ mũi thì tai bị điếc trở lại và điếc nặng hơn trước. Cuối cùng bệnh nhân bị điếc liên tục.
Điếc có tính chất dẫn truyền Svabach trên 20 giây, Rinơ âm tính, Vơbe thiên về tai bệnh.
Điếc thường khu trú ở một bên tai. Trong trường hợp đi cả hai tai thì bao giờ cũng có một bên nặng hơn.
Nếu bệnh kéo dài lâu năm, tính chất của điếc sẽ thay đổi điếc trở nên nặng hơn và trở thành điếc hỗn hợp : Svabach xắp xỉ 20 giây,Rinơ nhập nhằng, khi âm khi dương, Vơbe không rõ về bên nào.
Hiện tượng này chứng tỏ rằng quá trình xơ đã tác động vào mê nhĩ.
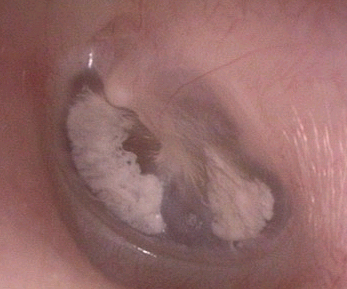
Triệu chứng ù tai cũng thường có, ù giọng trầm, như tiếng xay lúa ít khi bệnh nhân bị chóng mặt. Bệnh nhân không đau tai, không chảy nước tai, không sốt trong toàn thể trạng tốt.
Khám tai thấy màng nhĩ co lõm, nghiêng về phía trong, mỏm ngắn nhô ra ngoài, cán búa ngả về phía sau và có vẻ như bị thu ngắn lại. Tam giác sáng bị méo mó hoặc mất. Màng nhĩ đục
Dùng speculum Siecglơ bơm vào hoặc hút không khí ở ống tai ngoài thì không thấy cán búa di động.
Nghiệm pháp Vansava âm tính (bịt mũi, ngậm miệng, thổi hơi vào vòi ơxtasi) Soi mũi trước và soi mũi sau sẽ giúp cho chúng ta thấy được nguyên nhân của bệnh : vẹo vách ngăn, viêm xoang mạn tính, quá phát cuốn mũi, sùi vòm, u lành tính ở vòm mũi họng, xuất tiết mạn tính ở vòm mũi họng...
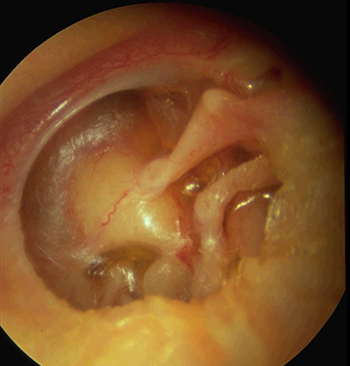
BIẾN DIỄN
Triệu chứng điếc ngày càng tăng và như chúng tôi đã nói ở trên, tính chất của điếc cũng sẽ thay đổi, điếc tai giữa biến thành điếc hỗn hợp. Bệnh tích ở tai trở thành cố định và các biện pháp thông vòi không còn tác dụng nữa.
CHẨN ĐOÁN
Chẩn đoán được thực hiện làm hai bước : trong bước đầu chúng ta nghĩ đến viêm tai khô, trong bước thứ hai chúng ta loại ra các bệnh viêm tai khô khác.
Trong khi chẩn đoán quyết định, chúng ta dựa vào tiền sử (lúc đầu điếc từng đợt về sau điếc liên tục), dựa vào bệnh tích ở mũi, ở xoang, ở vòm mũi họng, vào sự tắc tịt của vòi nhĩ ơxtasi. Trong chẩn đoán phân loại chúng ta gạt ra bệnh viêm tai khô do thể tạng vì trong bệnh này màng nhĩ hoàn toàn bình thường và vòi ơxtasi không bị lắc.
Chúng ta loại ra sẹo xơ do viêm tai mủ khi thấy có những biến dạng của màng nhĩ rõ rệt lỗ thủng, sẹo mỏng, mảng vôi hóa...

ĐIỀU TRỊ
Đối với người lớn nên dùng các thuốc kích thích tiết mật, thuốc chống táo bón.
Kali iôdua có tác dụng chống xơ và cần được uống trong thời gian dài (mỗi ngày O,50g) vấn đề vệ sinh cũng rất quan trọng : kiêng thuốc lá, kiêng rượu, tránh ăn nhiều, tránh ăn nhanh, tránh khí hậu ẩm ướt. Nên kích động sự tuần hoàn toàn thân bằng cách vận động thường xuyên hoặc tập thể dục đều đặn.
VIÊM TAI GIỮA MẠN TÍNH TÍNH TIẾT NHẦY MỦ
(Otite moyenne muco-purulente chronique) .
Nguyên nhân của viêm tai giữa tiết nhầy mủ là do mũi, do xoang, do vòm mũi họng (VA). Thêm vào đấy bệnh tích ở niêm mạc sào bào, niêm mạc thượng nhĩ hay làm cho chảy tai kéo dài.
Bệnh tích khu trú ở vòi ơxtasi, ở hòm nhĩ, ở màng nhĩ, ở sào bào.
Ở vòi ơxtasi niêm mạc bị viêm mạn tính, xuất tiết.
Ở hòm nhĩ niêm mạc bị thâm nhiễm bạch cầu, phù nề, trở nên dày nhất là ở thượng nhĩ.
Ở màng nhĩ có một lỗ thủng hình trứng khu trú ở góc tư dưới và trước.
Lỗ thủng có thể lớn hoặc nhỏ, bờ nhẵn nhụi có biểu bì che phủ. Đặc biệt của lỗ thủng là không bao giờ nó ngoạm vào khung nhĩ. Do đó biểu mô của da ống tai không xâm nhập được vào hòm nhĩ và không gây ra cholestêatôm. .
Ở sào bào và các tế bào chũm, niêm mạc cũng bị viêm làm cho sự thông bào của xương chũm ngừng trệ. Xương chũm không đặc ngà và vẫn giữ nguyên thể xóp
TRIỆU CHỨNG
Các triệu chứng chức năng rất nghèo nàn : bệnh nhân không đau tai, không ù tai, không chóng mặt, thính lực gần như bình thường.
Bệnh nhân chỉ than phiền một triệu chứng là chảy tai: Tai chảy khá nhiều, và tăng lên môi khi bệnh nhân bị viêm mũi, xổ mũi. Chất dịch chảy ra màu vàng nhạt hoặc trong, đặc quánh, kéo dài thành sợi, không tan trong nước, không thối, giống như tiết nhầy ở mũi.
Ở những bệnh nhân thiếu vệ sinh, mủ có thể thối, nhưng đó là do sự ứ đọng lâu ngày trong tai. Chỉ cần rửa sạch ống tai ngoài thì mùi thối sẽ hết. Lỗ thủng ở góc tư dưới trước của màng nhĩ, hình quả trứng, có khi lên đến rốn cán búa. Bờ của lỗ thủng nhẩn, thành sẹo hoặc có một viên đỏ bao quanh.
Lỗ thủng bao giờ cũng dừng lại cách khung nhĩ độ 1mm. Phần còn lại của màng nhĩ màu xám nhạt, mỏng, không bị viêm. Nhìn qua lô thủng thấy đáy hòm nhĩ màu hồng nhẵn, có vẻ bình thường. Khi thăm dò bằng que trâm, không có hiện tượng chạm xương.
Đôi khi ở bờ của lỗ thủng có polyp, nhưng không bao giờ chúng ta gặp cholestêatôm trong loại viêm tai này.
Khám thính lực bằng âm thoa hoặc bằng thính lực kế cho thấy rằng tai bị điếc nhẹ theo kiểu dẫn truyền. Mức độ điếc thay đổi tùy theo tình trạng của vòi ơxtasi ; khi nào vòi không viêm thì bệnh nhân nghe rõ, khi nào vòi xuất tiết và tắc thì bệnh nhân nghe kém.
X quang cho chúng ta thấy xương chũm kém thông vào nhưng không có hình ảnh viêm xương.
BIẾN DIỄN
Bệnh biến diễn từng đợt và kéo dài nhiều năm; bao giờ còn bệnh tích ở vòm mũi họng hoặc ở niêm mạc sào bào thì tai còn chảy.
Có những đợt mủ chảy trong, xen kẽ những đợt mủ chảy đục, xen kẽ với những thời gian tai khô hẳn. Bệnh này không gây ra biến chứng đáng kể. Thỉnh thoảng chúng ta có thể gặp viêm da ống tai ngoài do mủ ứ đọng. Biến chứng này sẽ hết nếu chúng ta chùi sạch ống tai.
Nhưng nếu bệnh kéo dài năm, mười năm, niêm mạc hòm nhĩ sẽ bị xơ hóa và có sẹo chằng chịt. Lúc đó thính lực sẽ bị giảm nhiều. Hơn nữa nếu bệnh xảy ra ở một em bé trong thời kỳ phát triển của xương chũm, sự thông bào sẽ bị đình trệ. Sào bào kém phát triển và thu gọn vào phía sau sào đạo. Tĩnh mạch bên nhô về phía trước.
THỂ LÂM SÀNG
1. Chảy tai do vòi (otorrhée tubaire).
Bệnh tích khu trú ở vòm mũi họng hoặc ở vòi nhĩ. Lỗ thủng ở màng nhĩ nhỏ bằng hạt gạo và bao giờ cũng khu trú về góc tư dưới - trước : bờ thành sẹo nhẵn. Chất dịch chảy ra thường loãng và trong như nước bọt. Tai thường hay chảy về đêm, khi bệnh nhân nằm ngủ.
Người ta có xu hướng coi chảy tai do vòi như là một di chứng của viêm tai cũ hơn là một bệnh đang tiến triển.


2. Viêm tai mạn tính màng nhĩ đóng kín.
Ở trẻ em nhỏ chúng ta hay gặp thể viêm tai màng nhĩ đóng kín. Mỗi lần thay đổi thời tiết, mỗi lần bị sổ mũi, bị viêm V.A thì em bé bị chảy tai. Mỗi lần bị chảy tai, bệnh nhân có những triệu chứng như là viêm tai cấp : sốt, quấy khóc, bỏ ăn, ỉa chảy... Mỗi đợt chảy tai kéo dài độ vài tuần. Sau đó tai khô trong một vài tháng rồi chảy trở lại. Càng ngày thời gian tai khô càng ngắn.
Trong những đợt chảy tai thì màng nhĩ bị thủng giống như trong viêm tai cấp. Ngoài đợt chảy tai thì màng nhĩ đóng kín lại nhưng không hoàn toàn bình thường : màng nhĩ dày, đục, mất tam giác sáng. Thính lực có bị giảm, nhưng vì bệnh nhân còn bé nên không đo được.
Nguyên nhân của bệnh là sự phù nề và quá sản của niêm mạc thượng nhĩ. Niêm mạc dày gấp ba bốn chục lần so với niêm mạc bình thường, do đó sự dẫn lưu của sào bào bị đình trệ và dễ đưa đến viêm sào bào.
Phẫu thuật mở sào bào đục xương chũm không giải quyết được bệnh. Sau khi mổ bệnh nhân vẫn tiếp tục chảy tai từng đợt. Độ năm sáu tháng sau, chỗ mổ tai bị mưng mủ thành apxe sẹo. Nếu lần này chúng ta cũng chỉ nạo xương chũm đơn thuần thì apxe sẽ tái phát vì bệnh tích chính không phải ở xương chũm mà ở niêm mạc thượng nhĩ. Chỉ có phẫu thuật mở thượng nhĩ hoặc mở sào bào - thượng nhĩ mới giải quyết được bệnh (Võ Tấn, Lê Sỹ Nhơn).
Đây là một thể viêm tiêm và khu trú ở niêm mạc thượng nhĩ không làm thủng màng nhĩ một cách trực tiếp. Nhưng khi nào mủ ứ đọng nhiều trong sào bào thì nó có thể gây ra thủng màng nhĩ hoặc thủng vết sẹo mổ sau tai.
3. Viêm tai keo (glue ear).
Viêm tai keo cũng là một loại viêm tai màng nhĩ đóng kín mà chất tiết dịch trong hòm nhĩ đặc như là keo. Triệu chứng chính là điếc. Màng nhĩ đục và xanh. Khe chích rạch màng nhĩ không có dịch chảy ra. Cần phải đặt một ống polyten nhỏ (độ 1 mm) và ngắn xuyên qua màng nhĩ để thông khi màng nhĩ (đặt ống yoyo)
ĐIỀU TRỊ
1. Điều trị cục bộ :
Tra vào tai những thuốc làm se niêm mạc như kẽm sunfat 1%, chì axêtat 1%
Hiện nay người ta hay dùng hỗn dịch hydrococtanxyn- doramphenicon bơm vào tai bằng spêculum Siecglơ. Trong trường hợp viêm lai màng nhĩ đóng kín có thể tiêm hyđrococtanxyn (1ml) vào hòm nhĩ qua màng nhĩ bằng kim tiêm hoặc bơm vào vòi bằng ống thông Ita.
Một số tác giả hay phun axit bốric bột vào tai sau khi đã lau khô ống tai.
Đông y hay dùng bột phèn phi (phèn chua đốt lên rồi tán thành bột mịn) phun vào ống tai. Phương pháp này cũng giống như Tây y phun axit bôric. Mỗi lần phun chỉ nên dùng độ một phần năm gam, nếu phun nhiều thuốc quá thì ống tai sẽ bị tắc và gây ra ứ đọng mủ trong tai.
Những thuốc kể trên đều cho kết quả tốt nhưng không bền: Sau một thời gian ổn định tai sẽ chảy trở lại. Do đó chúng ta phải củng cố kết quả bằng điều trị nguyên nhân.
2. Điều tri nguyên nhân.
Nguyên nhân của bệnh là ở mũi và ở vòm mũi họng. Ở mũi chúng ta phải giải quyết vẹo vách ngăn mũi, quá phát cuốn mũi, viêm xoang...
Ở vòm mũi họng chúng ta phải nạo V.A, thanh toán sùi lympô chung quanh loa vòi ơxtasi (amyđan vòi)... Đối với amiđan vòi chúng ta nên hủy diệt bằng ống Crôvơ (Sonde Crowe) tức là ống kim khí Mônen (Monel) chứa 50mg ra đi. Người ta đặt ống Crôvơ vào loa vòi ơxtasi trong 12 phút.
3. Điều tri bằng phẫu thuật :
Ở trẻ em nhỏ bị viêm tai tiết nhầy mủ kéo dài, nhất là sau khi đã điều trị bằng những phương pháp kể trên nhưng không có kết quả, chúng ta nên làm phẫu thuật mở thượng nhĩ để dẫn lưu.
Kết quả tốt hơn hẳn phẫu thuật mở sào bào.
VIÊM TAI GIỮA MẠN TÍNH MỦ
(Otite moyenne chronique suppurée)
Viêm tai giữa mủ mạn tính là một bệnh thường hay gặp : già, trẻ, lớn, bé đều có thể bị bệnh này. Hiện nay còn có bệnh nhân cho chảy tai là đáng thẹn và ngại đi khám bệnh vì xấu hổ. Thái độ này rất nguy hiểm vì viêm tai mủ mạn tính có thể đưa đến những biến chứng chết người.
Viêm tái giữa mạn tính có mủ thường có kèm theo bệnh tích xương chũm nên có nhiều tác giả xếp hai bệnh viêm tai giữa mạn tính mủ và viêm xương chũm mạn tính làm một dưới đầu đề : viêm tai xương chũm mạn tính. Ở đây chúng tôi tách rời hai bệnh ra trình bày trong hai bài riêng.

ĐẠI CƯƠNG
1. Nguyên nhân.
A) Viêm tai giữa mủ mạn tính có thể do viêm tai giữa mủ cấp tính chuyển thành.
Bệnh trở thành mạn tính là vì không được điều trị hoặc có điều trị nhưng không đúng cách như : không chích rạch màng nhĩ, hoặc chích rạch quá nhỏ, làm thuốc tai không đảm bảo vô trùng, cho kháng sinh không đúng liều lượng. Bệnh cũng có thể trở thành mạn tính vì có hoại tử xương ngay trong giai đoạn viêm tai cấp tính thí dụ như trong viêm tai do sởi, do cúm, do bạch hầu... .
Bệnh cũng có thể biến thành mạn tính là vì sức để kháng của bệnh nhân giảm sút, thí dụ như trong trường hợp bệnh lao, bệnh đái tháo đường.

B) Viêm tai giữa mủ có thể mạn tính ngay từ lúc đầu :
bệnh không đi qua giai đoạn cấp tính. Bệnh nhân không hề đau tai hoặc sốt, không hề có triệu chứng toàn thân. Mức độ mảnh độc của vi trùng, tình trạng thông bào của xương chũm và sức đề kháng của cơ thể đóng vai trò quan trọng trong thể bệnh này.
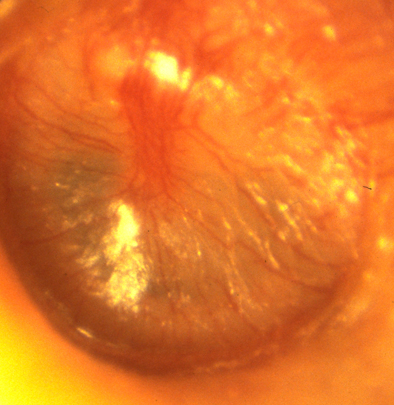
2. Bệnh tích.
- Bệnh tích thường khu trú ở thượng nhĩ và sào bào là chủ yếu. Trong một số ít trường hợp thương tổn có thể lan đến phần dưới của hòm nhĩ.
- Niêm mạc : sần sùi, nhiều nụ hạt hoặc có cả polyp. Lớp biểu mô phủ bên ngoài thường bi mất. Dưới lớp niêm mạc sùi là xương viêm.
- Xương : xương bị viêm ở vách hòm nhĩ hoặc ở tiểu cốt. Quá trình viêm xương có thể lan vào mê nhĩ, vào màng não qua trần nhĩ.
- Cholestêatôma : là một khối mềm và trắng giống như bã đậu gồm có những tế bào biểu mô lẫn với chất mỡ và cholestêrin. Khối u này được bao phủ bên ngoài bởi một cái khuôn gồm có tổ chức biểu mô lát dính sát vào lớp tổ chức liên kết mỏng chứa đựng men collagenase có khả năng làm tiêu xương. Cholestêatôma ngày càng to dần và có khả năng ăn mòn xương chung quanh. Loại cholestêatôma khô không thối. Trái lại cholestêatôma ướt bị thấm mủ thì thối khẳn. Để chẩn đoán chính xác cholestêatôma người ta dựa vào kính hiển vi và hóa học.
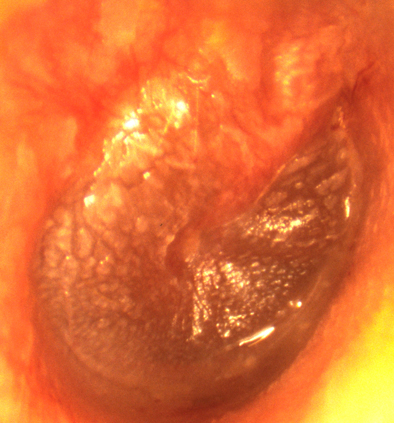
Kính hiển vi cho chúng thấy ở cái bọc ngoài có những lớp đỏ và vàng (nhuộm bằng procarmín) do tế bào biểu mô bị bong và xếp thành lá mỏng tạo ra. Giữa những lớp đó có hạt cholestêrin.
Hóa học cho chúng ta thấy rằng trong Cholestêatôma có nhiều chất cholestêrin phản ứng anhydrit axetic biến cholestêrin thành màu xanh.
Phản ứng này giúp chúng ta phân biệt cholestêatôma với mủ đặc (bã đậu).
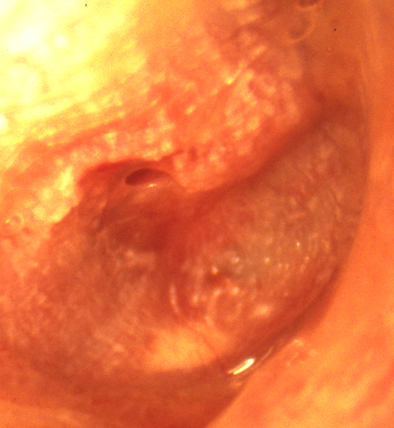
TRIỆU CHỨNG .
1. Triệu chứng chức năng
A) Chảy mủ :
Triệu chứng quan trọng nhất là chảy mủ. Mủ có đặc điểm sau đây.
- Mủ đặc sánh hoặc loãng có vón cục.
- Màu vàng hoặc xám xanh có khi lẫn máu.
- Thối khẳn, chùi hết mủ vẫn còn mùi thối (bệnh tích xương).
- Khối lượng có thể nhiều hoặc ít và thay đổi tùy từng thời gian. Khối lượng mủ không nói lên mức độ nặng nhẹ của bệnh.
- Trong mủ có nhiều loại vi trùng sinh mủ cùng chung sống với nhau. Có khi người ta thấy cả vi trùng yếm khí.

B) Điếc :
Thính lực có thể bị giảm nhiều hay ít tùy theo vị trí của bệnh tích : nghe kém chút ít trong trường hợp thủng màng Srapnen, điếc nhiều nếu là thủng ở phần sau trên. Điếc ngày càng tăng khi bệnh kéo dài. Lúc đầu điếc theo kiểu dẫn truyền (kiểu điếc tai giữa) về sau điếc hỗn hợp (có sự tham gia của tai trong).
Điếc thường có kèm theo ù tai. Và có một số bệnh nhân khi đến khám bệnh, vì sợ xấu hổ, không dám nói thẳng ra rằng bị chảy mủ tai mà chỉ khai rằng bị ù tai.
C) Đau :
Viêm tai mạn tính thường không đau. Bệnh nhân chỉ có cảm giác nặng hoặc váng đầu. Nhưng nếu mủ tích lại hoặc viêm trở thành bộc phát hồi viêm thì bệnh nhân sẽ kêu đau. Triệu chứng đau nhức ở đây có giá trị báo hiệu đáng lưu ý, nhất là khi có cả chóng mặt và mất thăng bằng .
2. Triệu chứng thực thể.
Triệu chứng thực thể giúp chúng ta chẩn đoán bệnh và đặt ra hướng điều trị.
A) Mủ : chúng tôi đã nói đến mủ ở phần trên, ở đây chúng tôi chỉ nhấn mạnh hai đặc điểm :
- Mủ tan trong nước và lắng xuống đáy cốc sau vài ba phút, khác hẳn với tiết nhầy, chất này không tan trong nước.
- Trong mủ thường có những mảnh óng ánh giống như xà cừ, nổi trên mặt nước. Hiện tượng này thường gặp khi chúng ta bơm nước rửa tai qua lỗ thủng bằng Canuyn Haman (Canule Hartmann). Trong trường hợp mủ chảy ít chúng ta phải đặt vào tai một cái tăng (bấc nhỏ) trong 24 giờ sau đó chúng ta rút tăng ra để nghiên cứu mủ.
B) Lỗ thủng :
Nếu là lỗ thủng rộng thì chúng ta có thể thấy dễ dàng sau khi chùi sạch mủ hoặc rửa tai. Trái lại những lỗ thủng nhỏ, có mảnh vảy khô che phủ, thường khó thấy, nhất là lỗ thủng ở vùng Srapnen hoặc ở góc sau trên. Chúng ta phải chùi sạch vảy và nhìn bằng kính lúp mới thấy được.
Lỗ thủng thật rộng cũng có khi rất khó nhìn thấy vì niêm mạc của thành trong (đáy hòm nhĩ) quá sản và thoát ví qua lỗ thủng, che kín lỗ thủng. Gặp trường hợp này chúng ta phải dùng cái móc đầu tù, bẻ khuỷu 90 độ, cho vào góc sau và trên của khung nhĩ, mũi hướng về phía sau rồi kéo nhẹ ra . Cái móc chui vào hòm nhĩ và bị vướng vào khung nhĩ không kéo thẳng ra được.
Lỗ thủng thường đơn độc và hay ở về góc trên và sau. Những lỗ thủng ở màng Srapnen, ở giữa, ở sau cũng không hiếm. Lỗ thủng có thể nhỏ bằng đầu kim hoặc chiếm toàn bộ màng nhĩ.
Bờ của lỗ thủng rõ rệt, có khi đã thành sẹo và hay ngoạm vào khung nhĩ. Riêng trong trường hợp viêm bốc phát thì bờ sẽ phù nề hoặc lởm chởm có hạt đo.
Đáy hòm nhĩ, tức là thành trong, có thể nhẵn nhụi hoặc xù xì, có chỗ lộ cả xương.
Qua lỗ thủng chúng ta có thể thấy cholestêatôma trắng mấp mé trong hòm nhĩ.
Đôi khi polyp to bằng đầu đũa che lấp cả ống tai và làm cho mủ không thoát ra được. Chúng ta phải dùng thòng lòng cắt polyp thì mới xem màng nhĩ được
C) X quang.
Phim chụp trong tư thế Schùller cho thấy nhiều hình ảnh khác nhau tùy theo trường hợp : Trong viêm tai giữa mạn tính đơn thuần, xương chũm có vẻ bình thường hoặc xốp, kém thông bào, trong viêm tai xương chũm mạn tính xương chũm xơ kém thông bào, vách của các tế bào bi mờ, cholestêatôma làm nở rộng hình ảnh sào bào. Những hiện tượng này nói lên bệnh tích ở tai giữa vượt ra ngoài ranh giới hòm nhĩ.
Tư thế Sôxê III cho chúng ta thấy, bệnh tích ở tai giữa như : viêm tiểu cốt, viêm sào đạo, viêm thượng nhĩ, lỗ rò ống ở ống bán khuyên ngoài, mờ cựa sau trên nhĩ...
DIỄN BIẾN
Bệnh sẽ diễn biến theo một trong ba hướng sau đây :
- Hướng thứ nhất : bệnh tự khỏi. Khả năng này rất hiếm và chỉ thấy ở trường hợp không có bệnh tích xương chũm và được dẫn lưu tốt.
- Hướng thứ hai : bệnh kéo dài vô tận một cách lặng lẽ, không gây ra biến chứng.
- Hướng thứ ba : bệnh gây ra những biến chứng nguy hiểm một cách đột ngột hoặc sau nhũng cơn bốc phát hồi viêm. Khả năng này thường hay gặp.
Bệnh viêm tai giữa mạn tính có mủ hay để lại những di chứng mà chúng ta quen gọi là xơ nhĩ có tác hại lớn đối vơi thính lực : cứng khớp tiểu cốt, xơ đính màng nhĩ và đáy hòm nhĩ cán búa bị kéo về phía sau, các cửa sổ bị khối xơ bịt kín, lỗ thủng không hàn lại...
CÁC THỂ LÂM SÀNG
1 Xếp theo đặc điểm của lỗ thủng :
Tùy theo vị trí của lỗ thủng chúng ta có thể nghĩ đến bệnh tích ở thượng nhĩ ngoài, thượng nhĩ trong hay ở sào bào, hoặc ở xương chũm.
A) Thủng màng Srapllen :
Lỗ thủng nhỏ, ngay ở trên mỏm ngắn, mủ rất ít. Lỗ thủng không ăn thông với hòm nhĩ (nghiệm pháp Vansava : không khí không đi qua lỗ thủng).
Tai vẫn nghe rõ tiếng nói thầm độ 2,50 m.
Trước bệnh cảnh này chúng ta nghĩ đến : viêm thượng nhĩ ngoài.
Ở một số ít trường hợp chúng ta thấy toàn bộ màng Srapnen và một phần của tường thượng nhĩ bị phá hủy do Cholestêatôma. Các tiểu cốt bị hà và hệ thống dẫn truyền bị gián đoạn. Trong trường hợp này thính lực bi giảm nhiều. Lỗ thủng ở Srapnen có thể song song tồn tại với lỗ thủng ở giữa, hoặc ở góc sau trên màng nhĩ. Hiện tượng này nói lên sự có mặt của nhiều ổ viêm xương.
B) Thủng trước - trên :
Lỗ thủng nhỏ ở ngay dưới dây chằng nhĩ búa trước và ngoạm vào khung nhĩ. Chúng ta nghĩ đến viêm khoang trước của thượng nhĩ có kèm theo thương tổn đầu xương búa.
C) Thủng sau - trên :
Lỗ thủng ở phần góc tư sau - trên của màng nhĩ, ngay dưới dây chằng nhĩ - búa sau và có ngoạm vào khung nhĩ. Bệnh nhân bị điếc nhiều. Nên nghĩ đến viêm thượng nhĩ trong với bệnh tích như hà xương đe (kèm theo mất liên lạc giữa xương đe và xương bàn đạp), viêm sào bào...
Đôi khí có kèm theo cả bệnh tích ở thượng nhĩ ngoài như viêm cổ xương búa.
D) Thủng sau :
Lỗ thủng hình trứng ở sát bờ sau khung nhĩ. Xương khung nhĩ bị viêm. Bờ lỗ thủng sần sùi hoặc có polyp. Hiện tượng này chứng tỏ rằng bệnh tích viêm đã tràn lan vào sào bào hoặc xương chũm.
E) Thủng gần hết màng nhĩ :
Lỗ thủng rộng hình quả đậu, bao vây chung quanh cán búa. Khung nhĩ bị bộc lộ ở phía sau trên. Cán búa bị cụt hoặc tiêu hủy. Đáy hòm nhĩ có thể sần sùi hoặc nhẵn. Chúng ta không nên nhầm lỗ thủng này với lỗ thủng lớn của viêm tai tiết nhầy mủ. Trong viêm tai nhầy mủ khung nhĩ không bị bộc lộ, luôn luôn có một vành đai màng nhĩ cách ly lỗ thủng với khung xương.
F) Lổ thủng ở giữa :
Lỗ thủng ở dưới rốn nhĩ, hoặc trước hay sau rốn nhĩ, không chạm đến xương. Lỗ thủng chỉ nhỏ bằng hạt tấm nhưng bệnh tích bên trong có thể nhiều.
G) Lỗ rò Gơlê :
Rò Gơlê là một cái hang nối liền tế bào chũm vòi ống tai ngoài xuyên qua tường dây thần kinh mặt. Miệng lỗ rò Gơlê ở thành sau ống tai ngoài và cách màng nhĩ độ vài milimet. Chung quanh miệng lỗ rò thường có nụ sùi và mủ. Chúng ta phát hiện lỗ rò bằng cách đưa que trâm đầu khuỷu vào lỗ rò móc lấy xương. Động tác này phải được làm một cách nhẹ nhàng vì có khi dây thần kinh số VII đã bị bộc lộ sẵn, que trâm có thể làm giập dây thần kinh gây ra liệt mặt.
2. Thể viêm tai giữa cholestêatôma.
Viêm tai giữa mạn tính thường hay đi đôi với cholestêatôma ở xương thái dương hoặc xương chũm.
Người ta chưa nhất trí về bệnh sinh của cholestêatôma.
Có ba giả thuyết để giải thích quan niệm cholesteatôma.
- Giả thuyết di cư (migration) : biểu bì ở màng Srapnen di nhập vào thượng nhĩ qua lỗ thủng.
- Giả thuyết mảnh ngoại bì vùi (inclusions ectodermiques) : cholestêatôma xuất phát từ những mảnh ngoại bì của bào thai còn sót lại trong xương thái dương. Theo thuyết này thì cholestêatôma là u nguyên phát.
- Giả thuyết di sản (métaplasie) : biểu mô của niêm mạc hòm nhĩ biến thành biểu bì của khuôn cholestêatôma (do viêm gây ra). Trên lâm sàng ở tai chúng ta thấy có ba loại cholestcatôma : loại ướt, loại khô và loại vùi.
A) Cholestêatôma ướt : Cholestcatôma ở tai thường thuộc về loại ướt tức là ăn thông với ổ viêm xương và có mủ. Cái khuôn bọc ngoài và biểu bì bị vỡ rộng. Đặc điểm của loại này là rất thối.
Mủ của cholestêatôma, khi hòa vào nước thì tan ra thành những mảnh nhỏ nổi óng ánh trên mặt nước như xà cừ.
Trên phim, đường chu vi của cholestatôma vẫn giữ tính chất đa vòng nhưng có đoạn rõ nét, có đoạn bị xóa mờ. Trong khối choleatêatôma mức độ sáng không đồng đều : khoảng giữa thì sáng hơn, khoảng chung quanh thì mờ dần, có vung đậm, vùng nhạt xen kẽ, trông như làn khói uốn lên hoặc như đám mây trắng đang bay trên nền trời xám. Xương chung quanh cholestêatóma thường bị viêm nhưng có chỗ thì đặc ngà lại, có chỗ thì mủn nát.
Loại cholestêatôma này hay gây ra hơi viêm với những biến chứng nguy hiểm.
B) Cholestêatoma khô: Cholestêatôma khô có ba đặc tính : nó ăn thông với bên ngoài qua lỗ thủng màng nhĩ, nó xuất tiết rất ít và không thối mấy, cái khuôn bọc ngoài của nó còn nguyên vẹn trừ phấn ở gần lỗ thủng màng nhĩ. Phim chụp theo tư thế Sôxê III (Chaussé III) cho chúng ta thấy rõ bệnh tích ở thượng nhĩ.
Chúng ta hay gặp loại này ở thượng nhĩ cùng với lỗ thủng màng Srapnen. Cholestêatôma không lan rộng lắm, có thể chữa khỏi bằng phương pháp nội khoa được
C ) Cholestêatôma chôn vùi (cholestêatôme ínclus) :
Đây là những u bị vùi trong những hốc xương thái dương và không có thông thương với bên ngoài mà người ta còn gọi là cholestêatôma nguyên phát. Cholestêatôma này đã có sẵn trước khi tai bị viêm. Loại này thường không thối, không có triệu chứng biểu lộ ra ngoài, tiến triển âm ỉ nhưng có thể gây ra những biến chứng nguy hiểm không kém gì loại có mủ.
Cholestêatôma này được phát hiện ra nhờ bệnh viêm tai cấp tính : bệnh nhân bị viêm tai cấp lần đầu tiên chưa đầy một tháng, nhưng trong mủ lại có những mảnh cholestêatôm.
Phim cho chúng ta thấy hình ảnh cholestêatôma rõ rệt. Trong loại này bờ chu vi của cholestêatôma thường rõ rệt và nguyên vẹn.

BIẾN CHỨNG
Viêm tai giữa mạn tính có mủ có thể gây ra những biến chứng cục bộ hoặc biến chứng xa.
1. Biến chứng cục bộ :
- Viêm xương tường dây thần kinh mặt, tường thượng nhĩ, viêm xương tiểu cốt
- Polyp bịt kín ống tai ngoài.
- Cholestêatôma xuất phát từ thượng nhĩ và lan rộng vào sào bào, vào xương chũm.
- Viêm xương chũm cấp tính hoặc mạn tính.
- Sẹo xơ dính trong hòm nhĩ sau khi tai khỏi bệnh.

2. Biến chứng ở xa.
Những biến chứng này được chuẩn bị trước bởi một quá trình viêm xương kéo dài thường là xương chũm, và đột nhiên nổ bùng ra nhân dịp tai bị bội nhiễm hồi viêm. Do đó những biến chứng xa của viêm tai giữa mạn tính giống như những biến chứng của viêm xương chũm:
A) Biến chứng ở xương :
Cốt tủy viêm xương chung quanh tai, cụ thể là ở xương chẩm, hoặc xương đá

B) Biến chứng nội sọ :
- Ápxe ngoài màng não.
- Ápxe đại não.
- Ápxe tiểu não.
- Viêm tĩnh mạch bên.
- Viêm mê nhĩ.
- Viêm màng não.

C) Biến chứng thần kinh :
- Liệt dây thần kinh mặt.
- Hội chứng Gradenigo (chảy mủ tai, đau nhức nửa bên đầu, liệt dây thần kinh số VI).
- Các biến chứng này sẽ được trình bày ở một phần riêng.

TIÊN LƯỢNG
Về mặt chức năng, tiên lượng của viêm tai giữa mạn tính có mủ xấu hơn viêm tai giữa mạn tính tiết nhầy mủ. Bệnh nhân luôn luôn nghe kém và có khả năng điếc nặng do biến chứng gây ra. Riêng đối với viêm thượng nhĩ, nếu được điều trị tốt, mức độ giảm thính lực sẽ rất ít.
Về mặt sinh mạng, viêm tai giữa mủ mạn tính có thể đưa đến tử vong do những biến chứng đã kể ở trên.
Những yếu tố làm cho tiên lượng xấu là :
- Lỗ thủng ngoạm vào bờ xương hoặc ở màng Srapnen.
- Sự có mặt của cholestêatôma.
- Những đợt bội nhiễm bốc phát mà chúng ta quen gọi là những đợt hồi viêm.
CHẨN ĐOÁN .
Chẩn đoán xác định tương đối dễ, trừ trường hợp lỗ thủng nhỏ ở màng Srapnen mà chúng ta phải dùng kính lúp mới nhìn thấy. Trong trường hợp màng nhĩ bị phá hủy gần hết và niêm mạc của thành trong nổi phồng lên che lê thủng, chúng ta phải dùng que trâm thăm dò mới khẳng định được bệnh tích màng nhĩ.
Chúng ta chẩn đoán phân loại vơi những bệnh sau đây : viêm tai lao, viêm tai cấp tính, viêm xương chũm.
1. Viêm tai lao:
trong bệnh này màng nhĩ bị thủng nhiều chỗ, vết thủng nhợt nhạt, thiếu sinh lực, xương bị hà trắng và bị mục từng khối, dây thần kinh số VII thường bi liệt. Toàn thể trạng không tốt, nhiều khi có thương tổn lao ở phổi. Nếu có nghi ngờ đo lao phải làm sinh thiết.
2. Viêm tai cấp tính :
Chúng ta có thể nhầm những đợt hồi viêm do bội nhiễm với viêm tai cấp tính. Chúng ta dựa vào những triệu chứng sau đây để loại bệnh viêm tai cấp tính : bệnh nhân có tiền sử viêm tai từ lâu, lỗ thủng rộng, ở sát khung xương, có polyp, có cholestêatôma. Cuối cùng X quang sẽ giúp chúng ta phân biệt trong trường hợp nhập nhằng ; trong viêm mạn tính, bệnh tích xương khá rõ rệt như xương đặc, kém thông bào, vách tế bào bị phá hủy, hang rỗng, cholestêatôma ; trái lại trong viêm cấp toàn bộ xương chũm bị mờ đều, nhưng hiện tượng thông bào vẫn tồn tại các vách ngăn tế bào đều nguyên vẹn.
3. Viêm xương chũm :
viêm tai giữa mạn tính có mủ thường đi đôi với viêm xương chũm mạn tính, cho nên người ta hay gọi chung là viêm tai xương chũm mạn tính. X quang sẽ giúp chúng ta phân biệt viêm tai với viêm xương chũm. Trong viêm tai bệnh tích khu trú ở thành hòm nhĩ, ở tiểu cốt, ở tường thượng nhĩ (chụp phim theo tư thế Mayer và Sôxê III). Trong viêm xương chũm bệnh tích khu trú ở chung quanh sào bào, ở bờ tĩnh mạch bên, ở bờ trên xương đá, ở góc Xiteli (Citelli) (tư thế Schuller).
4 . Chẩn đoán cholestêatôma.
Chẩn đoán cholestêatôma dựa vào :
- Sự hiện diện của những mảnh óng ánh như xà cừ trong nước rửa thượng nhĩ.
- Hình ảnh cholestêatôma trong phim.
- Xét nghiệm giải phẫu bệnh học ở cái khuôn bọc (matrice) cho thấy tế bào biểu bì ở bên cạnh tế bào liên kết.
- Xét nghiệm hóa học cho thấy có chất cholestêrin (phản ứng anhydrit axetic). Chúng ta không nên nhầm cholestêatôma với mủ đặc bã đậu trong sào bào.
ĐIỀU TRỊ
Phương pháp điều trị có khác nhau tùy theo bệnh tích.
1. Điều trị bảo tồn.
Điều trị bảo tồn được áp dụng trong trường hợp viêm tai không kèm viêm xương chũm, không có cholestêatôma, không có biến chứng.
A) Dẫn lưu : Chúng ta dẫn lưu hằng cách cắt polyp ống tai nếu có. Xong rồi chúng ta rửa tai hằng ngày bằng nước muối đẳng trương 37o có pha thêm nước Đacanh (Dakin 1/5).
Trong trường hợp thủng màng Srapnen chúng ta dùng canyn Hatman (canule Hartmann) để rửa thượng nhĩ.
Nếu mủ ít chúng ta có thể rửa bằng cho nước ôxy có chất bôrat natri vào đầy ống tai, đợi cho bọt sùi lên rồi lau sạch (xem điều trị viêm tai giữa cấp tính). Sau khi rửa xong chúng ta phải lau khô và cho thuốc vào.
B) Cho thuốc vào tai :
Thuốc làm se niêm mạc : bôi nitrat bạc 1% hoặc axit picric 1 %. Nếu có điểm sùi thì nên đốt bằng hạt trai nitrat bạc (cách làm hạt trai : xem bài chảy máu cam).
Thuốc kháng sinh : nói chung các thuốc kháng sinh và sunfamit uống hoặc tiêm đều ít tác dụng đối với viêm tai mạn tính. Riêng cloramphenicon bột trộn lẫn với hydrococtison bơm vào hòm nhĩ bằng spêculum Siecglơ có tác dụng tốt.
Trừ những trường hợp có viêm xương, phương pháp này luôn luôn cho kết quả khả quan : tai sẽ khỏi hẳn hoặc khô trong một vài tháng.
Đông y thường hay hút mủ bằng giấy bản có thấm sáp ong cuộn thành ống to bằng chiếc đũa dài 30cm. Ống này được đặt đứng vào lỗ tai và đốt lên. Khi giấy cháy nó sẽ hút mủ như là cái ống khói. Sau đó người ta thổi vào tai độ O,30g phèn phi tán mịn.
Cũng có nơi người ta rửa tai bằng nước chè tươi đặc. Nước chè tươi chóng đóng váng không để lâu được, nấu ngày nào thì dùng ngày hôm ấy. Sau khi rửa tai xong, người ta nhỏ ba giọt nước hẹ vào tai và đặt một cục bông ở cửa tai.
Nói chung, điều trị viêm tai giữa mạn tính bằng thuốc thường ít có kết quả vì nó đòi hỏi sự săn sóc hằng ngày do thầy thuốc làm và phải chẩn đoán chính xác đáng X quang (loại ra viêm xương chũm, loại ra cholestêatôma).
2. Điều trị bằng phẫu thuật.
Chúng ta nên chỉ định mổ khi viêm tai giữa có kèm theo viêm xương chũm mạn tính, kèm theo cholestêatôma hoặc có biến chứng, có hơi viêm. Ngoài những chỉ định kinh điển nói trên, hiện nay người ta còn mổ viêm tai giữa mạn tính trẻ em không có biến chứng để bảo tốn thính lực.
Sau đây là các phẫu thuật được áp dụng :
Mở thượng nhĩ : trong viêm thượng nhĩ đơn thuần hoặc viêm tai mủ nhầy kéo dài của trẻ em.
Mở sào bào thượng nhĩ : trong viêm tai giữa mạn tính có thương tổn ở sào bào và thượng nhĩ. Khoét rỗng sào bào thượng nhĩ (bỏ xương đe, bỏ đầu xương búa, nạo sào bào) trong trường hợp cholestêatôma tai giữa ăn lấn vào sào bào.
- Khoét rỗng đá chũm bán phần (nạo khoét các tế bào xương chũm, bỏ đầu xương búa, bỏ xương đe nhưng giữ lại màng nhĩ) trong trường hợp có viêm xương chũm, có cholestêatôma ở xương chũm.
- Chỉnh hình tai giữa (tympanoplastie).
Phẫu thuật này gồm có hai phần : phần thứ nhất đục bỏ xương viêm, bóc cholestêatôma nếu có, bằng phẫu thuật mở sào bào thượng nhĩ, phần thứ hai ghép một mảnh da hoặc cán vào hố mổ và tái tạo hệ thống dẫn truyền tai giữa. Chúng tôi sẽ nói lại phẫu thuật này ở phấn viêm xương chũm mạn tính.
- Vá màng nhĩ (myringoplastie) trong trường hợp màng nhĩ bị thủng rộng, tai đã khô và không có bệnh tích xương
3. Phòng bệnh.
Ngăn ngừa viêm tai giữa cấp tính biến thành viêm tai giữa mạn tính. Thầy thuốc phải tích cực điều trị viêm tai giữa cấp tính bằng cách chích rạch màng nhĩ sớm, bảo đảm dẫn lưu tốt, cảnh giác đối với những màng nhĩ đóng kín quá sớm kèm theo giảm thính lực (viêm tai giữa màng nhĩ đóng kín của trẻ em).
Tránh dùng kháng sinh với liều lượng ít và gián đoạn : như tiêm vài lọ pênixilin cho bớt mủ rồi thôi. Thà không tiêm pênixilin còn tốt hơn là tiêm dở dang. Phải giải quyết những ổ viêm như viêm mũi, viêm xoang, vẹo vách ngăn, quá phát cuốn mũi, VA, amydan.
Đề phòng các biến chứng : Viêm tai giữa mạn tính có thể gây ra biến chứng trong khi chảy mủ hoặc khi không chảy mủ.
Vì vậy trong khi điều trị bằng thuốc và sau khi tai đã khô chúng ta phải luôn cảnh giác nếu thấy bệnh nhân có nhức đầu chóng mặt, đau tai, điếc tăng đột ngột, sốt..
Bộ Môn Tai Mũi Họng ĐH Y Dược TpHCM
-----------------------------------
Giảng Đường Y Khoa
http://giangduongykhoa.blogspot.com
-----------------------------------
1 nhận xét:
Đăng nhận xét
Cám ơn bạn đã đọc bài viết. Bạn có ý kiến, tư liệu hoặc thông tin hay hơn hãy để lại vài lời để cùng chia sẻ với mọi người.
Xin lưu ý bạn, các nhận xét không có tinh thần góp ý xây dựng hay giúp đỡ nhau cùng tiến bộ sẽ bị xóa mà không cần báo trước.
Thêm vào đó, bạn không nhất thiết phải là thành viên của Google Blogger hay các mạng được liệt kê phía dưới mới được nhận xét, hãy sử dụng anonymous (Ẩn danh) nếu bạn không muốn để lại thông tin cá nhân của mình.
Nội dung gõ bằng tiếng Việt có dấu rõ ràng sẽ dễ chiếm thiện cảm hơn cả.
giangduongykhoa.net



viết rất sâu nên có phần hơi khó hiểu ^^ với hơi ít hình và ít chú thích ^^ cảm ơn bài viết